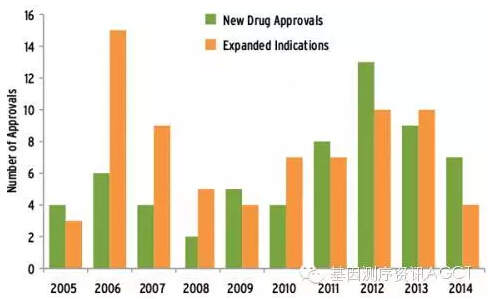
图 1 这十年 FDA 批准的抗癌药物汇总(2014年截止至十月份)
十年前,美国国立卫生研究院发起了 TCGA项目,它也成为此类项目中最早及涉及范围最广的一个。迄今为止 TCGA 研究网络已经描绘出了 10 种不同癌症类型的完整分子图谱。今天,TCGA 及其他大通量测序项目不断探索出宝贵的信息,将有助于通过一系列路径改善患者预后,患者选择最适合的治疗方式成为可能,研究还发现了新的癌症驱动基因异常,这些基因可能成为新药的靶点。
经历了数十年的稳步发展,抗体免疫治疗领域终于在近年迎来了期盼已久的重大成功,它首先发生在晚期黑色素瘤的治疗中,其后一系列其他癌症类型,包括肺癌的最常见类型等也获得进展。此前缺乏有效治疗手段的患者人群经新型疗法治疗后生存期出现了显著的延长,近期一项长期研究提示抗体免疫疗法在完成治疗多年后仍对肿瘤生长产生作用。
另一种免疫疗法致力于重组自身的免疫细胞以攻击肿瘤细胞,它对于特定的血液肿瘤以及一系列实体肿瘤同样表现出色。过去的十年间首款癌症疫苗也得以问世(宫颈癌 Gardasil 疫苗)。探索其他类型癌症疫苗的试验也正在进行中。最后,大规模的筛查研究带来了新的重要证据,表明对于一些常见癌症如肺癌、乳腺癌以及前列腺癌可推进筛查实践。
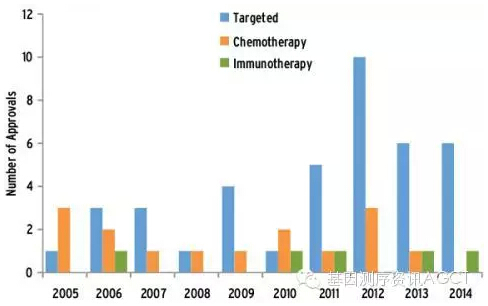
图 2 近十年 FDA 批准的抗癌药物类(2014年截止至十月)
新型肿瘤饥饿疗法
首先介绍抗血管生成抑制剂,这是一类旨在减少肿瘤新血管生成的药物,已成为许多晚期和侵袭性癌症的成功疗法。FDA 批准的此类首款药物是贝伐单抗,它在 2004 年被批准用于晚期结直肠癌,此后被用于某些肺癌、肾癌、卵巢癌和脑肿瘤。随后,其他血管生成抑制剂药物如阿西替尼、卡博替尼、帕唑帕尼、瑞格非尼、索拉非尼、舒尼替尼、凡德他尼及阿柏西普相继被批准用于晚期肾癌、胰腺癌、结直肠癌、甲状腺癌及胃肠间质瘤和肉瘤的治疗。
肿瘤与血管
另一类主要的靶向药物旨在破坏细胞关键的信号通路,尤其是控制癌细胞生长的信号网络。其中一个通路被 EGFR 蛋白所控制。首款 EGFR 药物是吉非替尼,它在 2003 年被批准用于 NSCLC 的治疗。两年后,FDA 批准了第二款 EGFR 药物西妥昔单抗用于治疗晚期结直肠癌,另一款类似的药物帕尼单抗也于 2006 年得到批准。然而在 2008 年,新研究揭示携带 KRAS 基因突变的结直肠癌患者对西妥昔单抗和帕尼单抗产生抗性。这一发现要求对 KRAS 基因突变进行常规检测,以确保患者可从上述两款药物治疗中获益,同时使其他患者免于无益治疗带来的不良影响。
在 2004 年和 2005 年,FDA 批准了 EGFR 抑制剂厄洛替尼用于NSCLC 以及晚期胰腺癌的治疗。最近,在 2013 年,美国 FDA 批准了阿法替尼用于携带 EGFR 基因特异突变的晚期 NSCLC 患者的治疗。其他 EGFR 靶向药物正在进行临床试验研究。
新 HER2 疗法为乳腺癌治疗带来持续突破
大约在 15 年前,科学家发现了针对肿瘤组织过度表达人类表皮生长因子受体 2(HER2) 的第一款治疗药物。大约有 15% 到 20% 的乳腺癌患者携带上述遗传异常(HER2 阳性癌症)。与同族的 EGFR 相似,HER2 也可促进癌细胞生长。从那以后又诞生了四款 HER2 靶向药物,均可改善 HER2 阳性乳腺癌患者的生存。
首款 HER2 药物曲妥珠单抗与化疗联合使用时可极大改善晚期 HER2 阳性乳腺癌女性患者的生存。在 2006 年,曲妥珠单抗被批准用于早期 HER2 阳性乳腺癌患者,以期减少术后复发风险。
最近,一项重要研究发现与曲妥珠单抗单一治疗相比,针对 HER2 的双重打击更为有效,这导致了 FDA 于 2012 年批准了第二种 HER2 药物帕妥珠单抗联合曲妥珠单抗用于晚期 HER2 阳性乳腺癌患者,进而于 2013 年批准用于早期该病的治疗。同年,曲妥珠单抗-emtansine (T-DM1)(曲妥珠单抗与一种化疗药物相偶联)也得到批准。这种联合治疗方案不仅比单一药物治疗更有效,而且可使得药物精确靶向运达乳腺癌细胞,从而减少对健康组织细胞的不利影响。对于经多项既往治疗后恶化的 HER2 阳性乳腺癌来说,这是最优治疗方案。第四款 HER2 药物拉帕替尼于 2007 年得到批准,当与芳香酶抑制剂药物联合使用时可有效治疗 HER2 阳性及荷尔蒙受体阳性 /HER2 阳性转移性乳腺癌。
靶向作用于多重分子通路的药物:前景广阔
研究者们不断发现许多癌症药物可同时阻断多种分子靶标或通路,这使得它们成为更有效的抗癌利器,举例而言,凡德他尼(2011 年被批准用于治疗甲状腺癌)可阻断 EGFR、VEGFR(参与肿瘤血管生长的蛋白)以及 RET。结直肠癌药物瑞格非尼(于 2012 年得到批准)可阻断 6 种不同的癌症通路:VEGFR1-3、TIE2、PDGFR、FGFR、KIT 和 RET。
新靶点和新药
新药研发的前景极其诱人。2013 年和 2014 年,FDA 批准了曲美替尼和达拉菲尼,这两款药物可用于 BRAF 基因特定突变型黑色素瘤的治疗,该基因控制着 MEK 通路。克里唑蒂尼(于 2013 年批准)可靶向作用于 ALK 基因突变的肺癌和儿童癌症。替西罗莫司(2007 年批准)和依维莫司(2012 年批准)可阻断 mTOR 通路,后者可控制若干癌症的生长,包括乳腺癌、胰腺癌以及肾癌。依维莫司是 HER2 阴性乳腺癌的首款有效的靶向药物,此种类型占乳腺癌的大部分。依维莫司与芳香酶抑制剂药物联合使用被批准用于激素受体阳性、HER2 阴性的绝经后晚期乳腺癌患者。尼罗替尼(2007 年批准)和达沙替尼(2010 年批准)可靶向作用于 BCR-ABL,这种特异性蛋白仅可见于某些类型的白血病。
免疫治疗时代
早在一百年前科学家就已知道免疫系统是对抗癌症的强大力量。但直到最近十年免疫治疗才真正开始给癌症治疗带来变革。目前从口服药物到为每个患者量身定做的基于细胞的治疗方式等几个方向都已取得进展。
激发免疫系统对抗癌症
T 细胞在抗癌中扮演了重要角色。2011 年,FDA 批准伊匹单抗为黑色素瘤的突破性治疗药物。伊匹单抗是一种靶向作用于 T 细胞 CTLA-4 蛋白的免疫药物,后者可抑制 T 细胞的杀伤作用。临床试验中,患者会出现快速且明显的肿瘤消退现象,并且在治疗结束相当长时间后仍然有获益(对于一些患者而言可能持续数年)。
此后又有一些所谓的免疫检查点抑制剂药物被开发出来,尤其是一些药物可靶向作用于PD-1/PD-L1 通路,该通路有助于肿瘤逃避免疫系统。FDA 授予 PD-1 阻滞剂药物 nivolumab 和 MK-3475 突破性疗法称号,在最近的关于黑色素瘤的早期临床试验中,两者均表现出前所未有的良好的疗效(nivolumab 还可有效用于肾癌和肺癌的治疗)。在 2014 年 9 月份,Mk-3475 (pembrolizumab)成为首款获得 FDA 批准的 PD-1 靶向药物。PD-1 靶向药物 MPDL3280A 在临床试验中同样表现出对抗晚期黑色素瘤的效应。最近研究提示不同检查点抑制剂药物联合使用或一种免疫激活药物如干扰素、白细胞介素等联合检查点抑制剂药物或可进一步改善患者的获益。
患者和幸存者生存质量得到显著改善
在过去的十年中,研究发现了一系列新的治疗方式,可改善患者从诊断到生存每一步的生活质量。此外,强调对早期姑息治疗和积极治疗进行整合将有助于许多患者,特别是可促使晚期患者能够生活得更好。
缓解癌症相关的不良影响
旨在控制不良效应的新策略可很大程度上改善患者的生活质量,不管是治疗期间还是治疗后。举例而言,两项独立研究表明抗抑郁药物度洛西汀和抗精神病药奥氮平是预防化疗周围神经病变及恶心等两项常见不良影响的有效药物。另一项研究发现了一种针对常见但未引起足够重视的症状—抑郁和疼痛的治疗方法。越来越多的证据证实非医疗手段如针灸和瑜伽对提高患者和幸存者身心健康的有效性。可能的益处包括缓解疲劳和疼痛,改善生活质量,减少药物使用等。
癌症治疗与早期姑息治疗相结合
2010 年的一项关键临床试验证实,与单一积极治疗相比,治疗中整合早期姑息治疗可显著改善晚期肺癌患者的生活质量并延长生存达数月之久。此外,接受过早期姑息治疗的患者在临终时刻不太可能接受高强度积极护理如复苏。该研究引发了新一轮对晚期患者姑息治疗的热潮。这项研究还提到了 2012 年 ASCO 发布的临时指南推荐:对于任何转移癌或高症状负荷患者均可在早期标准癌症治疗中伴随姑息治疗。
可降低癌症风险的常见药物
大量临床试验表明一些常用药物可能对癌症预防产生重要作用。例如,对近 50 个流行病学研究的数据进行分析显示,口服避孕药每 5 年可减少卵巢癌风险 20%。在终止服用该药 30 年内这一减少效应仍然存在。进一步的研究发现,每日服用阿司匹林可减少结直肠癌风险,但出于胃出血等风险的考虑,不推荐常规使用阿司匹林作为癌症预防手段,下一步的研究还将探讨抗炎药物在癌症预防和治疗中的作用。
靶向治疗迅速发展
最近的十年间,我们看到由 FDA 批准的新型靶向治疗药物有了稳步且迅猛的增加,远远超过新型化疗药物的研发速度(图 2)。这期间大约有 40 种新型靶向药物得到批准,其中许多都改变了传统的治疗模式,极大地改善了许多癌症患者的预后。